Генетичні захворюванняСімейна гіперхолестеринемія Сімейна гіперхолестеринемія (скорочено СГ) - це генетична хвороба, яка характеризується високим рівнем холестерину в крові, зокрема, дуже високим рівнем ліпопротеїдів низької щільності (ЛПНЩ, т.зв. "поганий холестерин"), а також раннім (у молодому віці) виникненням серцево-судинних захворювань. Багато пацієнтів мають мутації у гені рецептора ЛПНЩ, який кодує відповідний білок ЛПНЩ-рецептора, (зазвичай відповідає за поглинання ЛПНЩ з кровоплину) або аполіпопротеїн В (апо-В), який є частиною ЛПНЩ, який зв'язується з рецептором (процес, необхідний для зв’язування ЛПНЩ з рецептором).Мутації в інших генах є відносно рідкісним явищем. У пацієнтів, які мають одну аномальну копію (є гетерозиготними) ЛПНЩР гена серцево-судинні захворювання можуть виникати передчасно (часто у віці від 30 до 40 років). Наявність двох аномальних копій (гомозиготні особи) можуть спричинити важкі серцево-судинні захворювання навіть у дитячому віці. Гетерозиготна СГ є поширеним генетичним захворюванням, що зустрічається в загальній популяції в більшості країн у однієї особи серед 500 людей. Гомозиготна СГ є набагато рідшим явищем та зустрічається в одному випадку з мільйона новонароджених.
Гетерозиготну СГ, як правило, лікують статинами, секвестрантами жовчних кислот, або іншими гіполіпідемічними засобами, які знижують рівень холестерину. Зазвичай, перше виявлення СГ у хворих вимагає проведення генетичної консультації. Гомозиготна СГ вимагає серйозного лікування, оскільки медикаментозна терапія часто не дає достатнього ефекту, і може вимагати інших видів лікування, включаючи аферез ЛПНЩ (видалення ЛПНЩ, даний метод схожий з діалізом чи плазмоферезом) та, в окремих випадках, трансплантацію печінки. Ознаки і симптоми
Фізикальні ознаки Високий рівень холестерину зазвичай, особливо у осіб молодого віку, не викликає жодних симптомів. Холестерин може відкладатися в різних частинах тіла та може бути видимим зовні, наприклад, в жовтуватих плямах навколо повік (ксантелазма), на зовнішній межі райдужної оболонки ока (рогівкова дуга) і у вигляді грудок в сухожилках рук, ліктів, колін і стопи, особливо ахіллового сухожилка (ксантома сухожилка). Зміни у системі кровообігу Прискорене відкладення холестерину на стінках артерій призводить до атеросклерозу, що є основною причиною серцево-судинних захворювань. Найпоширенішою проблемою під час СГ є розвиток ішемічної хвороби серця (атеросклероз коронарних артерій, які постачають серце кров'ю) у більш ранньому віці, ніж можна було б очікувати в загальній популяції. Це може призвести до стенокардії (стиснення у грудях при фізичному навантаженні) або серцевого нападу. Рідше страждають артерії головного мозку, що може призвести до транзиторної ішемічної атаки (короткі епізоди слабкості в одній стороні тіла або нездатність говорити), а іноді до ішемічного інсульту. Периферичний облітеруючий ендартеріїт (закупорка артерій ніг) відбувається в основному у людей з СГ, які курять, що може викликати біль у литкових м'язах при ходьбі, та під час відпочинку (переміжна кульгавість) і проблеми пов'язані із зменшенням кровопостачання до ніг (таких як гангрена). Якщо ліпіди почали проникати до аортального клапана (клапан серця між лівим шлуночком і аортою) або висхідної аорти (безпосередньо над клапаном), потовщення стінок аорти може призвести до звуження проходу, що називається аортальним стенозом. Надклапанний аортальний стеноз (отвердіння аорти вище рівня аортального клапана) може відбуватися в більш ніж половини гомозиготних пацієнтів, в той час як гетерозиготні є рідше ураженими. Аортальний стеноз характеризується задишкою, болями в грудях, тимчасовими запамороченнями або втратою свідомості і часто симптоми нагадують стенокардію. З віком збільшується ризик захворювання на атеросклероз і в тих, хто палить, має діабет, високий кров'яний тиск та сімейну історію серцево-судинних захворювань. Діагностика
Вимірювання рівня ліпідів у крові Рівень холестерину часом може бути встановлений під час рутинного медичного обстеження для медичного страхування чи проходження медоглядів під час влаштування на роботу. Лікар може призначити дослідження крові (розгорнуту ліпідограму) коли спостерігаються зовнішні фізичні ознаки, такі як ксантелазма, ксантома, рогівкова дуга, розвиваються симптоми серцево-судинних захворювань або хтось з членів сім'ї мав СГ. Результати аналізу, що відповідають гіперліпопротеїнемії типу IIa за класифікацією Фредріксон, як правило, супроводжується: підвищеним рівнем загального холестерину, помітним підвищенням рівня ліпопротеїдів низької щільності (ЛПНЩ), нормальним рівнем ліпопротеїдів високої щільності (ЛПВЩ) та нормальним рівнем тригліцеридів. ЛПНЩ, як правило, вище 95-ти процентилі, тобто 95% від здорового населення буде мати більш низький рівень ЛПНЩ, хоча у хворих з апо-В мутаціями ЛПНЩ є нижче цього рівня в 25% випадків. Рівень холестерину може бути значно вищим у пацієнтів СГ, які страждають ожирінням. Аналіз мутацій У випадку виявлення ізольованих високих ЛПНЩ і клінічних критеріїв (які часом дещо відрізняються в залежності від країни), мають проводитись генетичні тести щодо мутацій ЛПНЩ- рецепторів і апо-В мутацій. Мутації виявляються у 50 - 80% випадків, а ті, що не мають мутацій часто мають вищий рівень тригліцеридів і в дійсності можуть мати й інші причини для високого рівня холестерину, такі як комбінована гіперліпідемія у зв'язку з метаболічним синдромом. Диференційна діагностика СГ необхідно відрізняти від сімейної комбінованої гіперліпідемії та полігенної гіперхолестеринемії. Генетичний скринінг у такому випадку дозволяє чітко провести диференційну діагностику. Рівень ліпідів та наявність ксантом можуть підтвердити діагноз. Сітостеролемія та церебротендінальний ксантоматоз - два рідкісні стани, які можуть також проявлятись передчасним атеросклерозом і ксантомою. Останній стан може також спричиняти неврологічні або психічні прояви, катаракту, діарею і скелетні аномалії. Генетика Найпоширенішим генетичним дефектом у СГ є мутації ЛПНЩР (зустрічаються у 1:500 випадках в залежності від чисельності населення), апо-В мутації (зустрічаються в 1 з 1000), мутації гену PCSK9 зустрічаються менш ніж у одному випадку з 2500 осіб і ЛПНЩРАБ1. Споріднена хвороба сітостеролемія, яка має багато спільного з СГ та характерні риси накопичення холестерину в тканинах, у зв’язку з мутаціями генів ABCG5 і ABCG8. ЛПНЩ-рецептор 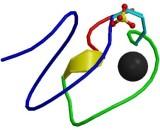 Схематичне описання білка ЛПНЩ-рецептора
Ген ЛПНЩ-рецептора знаходиться на короткому плечі хромосоми 19 (19p13.1-13.3). Він складається з 18 екзонів і охоплює 45 пар основ, і білок продукту гена містить 839 амінокислот у зрілій формі. Одна аномальна копія (гетерозигота) СГ спричиняє серцево-судинне захворювання у віці від 50 років приблизно у 40% випадків. Наявність двох ненормальних копій (гомозиготи) призводить до прискорення появи атеросклерозу у дитинстві включно з спричиненими ним ускладненнями. Рівень ЛПНЩ у плазмі обернено пропорційний активності ЛПНЩ-рецептора (ЛПНЩР). У гомозиготах діяльність ЛПНЩР є менше 2%, тоді як гетерозиготи мають дефективну обробку ЛПНЩР у межах 2-25%, залежно від характеру мутацій. Відомо більше ніж1000 різних мутацій.
Є п'ять основних класів СГ згідно ЛПНЩР мутацій: • I клас: ЛПНЩР взагалі не синтезується; •II клас: ЛПНЩР не транспортується правильно з ендоплазматичного ретикулума в апарат Гольджі для вираження на поверхні клітини; •ІII клас: ЛПНЩР не пов'язують, належним чином, ЛПНЩ на поверхні клітини через дефект у будь-якому аполіпопротеїні B100 (R3500Q) або ЛПНЩ-Р); •IV клас: ЛПНЩР, що межує з ЛПНЩ, належним чином, не збирається в западинах покритих клатріном для рецепторно-опосередкованого ендоцитозу; • V клас: ЛПНЩР не повертається на поверхню клітини. Апо-В Апо-В, у своїй формі Apo-B100, є основним аполіпротеїном або білковою частиною ліпопротеїнової частки. Його ген знаходиться на другій хромосомі (2p24-p23) між 21,08 і 21,12 Mb довжини. СГ часто пов'язана із мутацією R3500Q, який викликає заміну аргініну на глютамін в позиції 3500. Мутація розташована на частині білка, який зазвичай поєднується з ЛПНЩ- рецептором, проте зв’язування є порушене в результаті мутацій. Як і у випадку з ЛПНЩР, кількість аномальних копій визначає тяжкість гіперхолестеринемії. PCSK9 Мутації в гені білкової конвертази субтілізіна/кексину типу 9 (PCSK9) були пов'язані з аутосомно-домінантною (тобто, потрібна тільки одна аномальна копія) СГ як було показано у 2003 році. Ген розташований на першій хромосомі (1p34.1-P32) та кодує 666 амінокислот білка, який експресується в печінці. Було висловлено думку, що PCSK9 спричиняє появу СГ в основному за рахунок скорочення числа ЛПНЩ рецепторів в клітинах печінки. ЛПНЩРАБ1 (LDLRAP1) Аномалії в гені ARH, також відомому як ЛПНЩРАБ1, були вперше описані на прикладі однієї сім’ї у 1973 році. На відміну від інших причин, 2 мутантні копії гена є необхідними для розвитку СГ (аутосомно-рецесивний вид успадкування). Мутації гену, як правило, викликають синтез скороченого білка. Реальна роль цього явища не є цілком зрозумілою, проте, очевидно, вона відіграє певну функцію у зв’язках між ЛПНЩ- рецепторами і заглибинами покритими клатріном. Пацієнти з аутосомно-рецесивною гіперхолестеринемією, як правило, мають більш важкі прояви хвороби, ніж гетерозиготи з мутаціями ЛПНЩР, але дещо легші прояви, ніж гомозиготи з мутаціями гену ЛПНЩР. Патофізіологія Холестерин синтезується у ферментативному метаболічному шляху із залученням HMG-КоА-редуктази. Холестерин-ЛПНЩ зазвичай циркулює в організмі протягом 2,5 днів, а потім з’єднується з ЛПНЩ-рецептором в клітинах печінки, піддаючись ендоцитозу, що призводить до засвоєння. ЛПНЩ усувається з кровоплину, синтез холестерину в печінці пригнічується, за рахунок зниження активності HMG-КоА- редуктазного шляху. У СГ функція ЛПНЩ-рецептора порушується або є відсутньою, а ЛПНЩ циркулюють з середньою тривалістю 4,5 дні, що призводить до значного збільшення рівня холестерину-ЛПНЩ в крові з нормальними рівнями інших ліпопротеїдів. Під час мутацій апо-В, знижене поєднання частинок ЛПНЩ з рецептором приводить до підвищення рівня холестерину ЛПНЩ. На сьогодні точно не відомо, як мутації PCSK9 і ARH спричиняють дисфункцію ЛПНЩ-рецептора в мутації. Хоча атеросклероз виникає у тій чи іншій мірі у всіх людей, у пацієнтів з СГ він розвивається прискорено, у зв’язку з надлишковим рівнем ЛПНЩ. Ступінь важкості розвитку атеросклерозу залежить від кількості ЛПНЩ-рецепторів, які все ще залишаються вираженими і ступенем порушення функції цих рецепторів. У багатьох гетерозиготних пацієнтів із СГ, функція рецептора є лише частково порушеною та рівень ЛПНЩ залишається відносно низьким. У більш серйозних гомозиготних формах, рецептор взагалі не є вираженим. Деякі когортні дослідження СГ дозволяють припустити, що додаткові фактори ризику, як правило, відіграють суттєву роль у розвитку атеросклерозу, коли у пацієнта є ген СГ. На додаток до класичних факторів ризику, таких як: паління цигарок, високий кров'яний тиск (артеріальна гіпертензія, АГ) і діабет, генетичні дослідження показали, що загальні порушення в гені протромбіну (G20210A) збільшують ризик серцево-судинних захворювань у пацієнтів з СГ. Декілька досліджень показали, що високий рівень аполіпопротеїну А був додатковим фактором ризику для розвитку ішемічної хвороби серця. Ризик також був виявлений вищим у пацієнтів з особливим генотипом ангіотензин-перетворюючого ферменту (АПФ, англ. Angiotensin-converting enzyme ACE). Тести на виявлення СГ Хоча, економічно-ефективним підходом для пацієнтів вважається пошук випадків захворювання СГ серед членів сімей, відомі й інші запропоновані стратегії, такі як загальна перевірка у віці від 16 років. Останній підхід, однак, може бути менш рентабельними в короткостроковій перспективі (5-10р.), проте для довготермінової перспективи такі дослідження були б надзвичайно ефективними, адже вдалося б виявити носіїв відповідних генів і займатися ранньою профілактикою захворювання. Лікування
Гетерозиготна форма СГ СГ, як правило, в стандартних ситуаціях, лікується препаратами із групи статинів. Статини діють шляхом інгібування ферменту З-гідрокси-3-метилглютарил-коэнзим-А редуктази (ГМГ-КоА-редуктази) в печінці. Одночасно в печінці утворюється більше ЛПНЩ-рецепторів, які сприяють видаленню циркулюючих ЛПНЩ з кровоплину. Статини ефективно знижують рівень холестерину та рівень ЛПНЩ, хоча іноді необхідним є додаткове лікування іншими лікарськими препаратами, наприклад, секвестрантами жовчних кислот (холестирамін або холестипол), препаратами нікотинової кислоти або фібратами. Необхідним є контроль й за іншими факторами ризику серцево-судинних захворювань, оскільки ризик залишається дещо підвищеним, у порівнянні із загальною популяцією, навіть якщо рівень холестерину контролюється. Спеціалісти рекомендують, щоб рішення прийняті, щодо лікування пацієнтів з СГ за допомогою статинів не базувалися на звичайних засобах прогнозування ризику (наприклад, заходи, що пропонуються виходячи із Фремінгемського дослідження), оскільки вони схильні недооцінювати ризик серцево-судинних захворювань у цієї групи хворих. На відміну від решти населення, СГ має високий рівень холестерину від народження, збільшуючи ризик виникнення хвороби в сім’ї. До введення статинів, клофібрат (старший препарат з групи фібратів, який часто спричиняє виникнення жовчних каменів), пробукол (особливо у випадку утворення великих ксантом) і тироксин, використовувались для зниження рівня холестерину-ЛПНЩ. Неоднозначним є використання езетіміба, що перешкоджає абсорбції холестерину в кишці. Хоча він знижує рівень холестерину-ЛПНЩ, це не проявляється в поліпшенні маркера атеросклерозу відомого як потовщення комплексу інтима-медіа. Отже, отримана користь від лікування езетімібом при лікування СГ на сьогодні є невідомою. На сьогодні немає інтервенційних досліджень, які б безпосередньо показували переваги зниження смертності від зменшення рівня холестерину у хворих на СГ. Швидше за все, переваги стають очевидними в залежності від числа проведених випробувань у людей, які мають полігенну гіперхолестеринемію (у якій спадковість відіграє меншу роль). Тим не менше, обсерваційне дослідження великого Британського реєстру показали, що смертність у хворих на СГ почала дещо знижуватися з початку 1990-х, коли були введені для лікування статини. Гомозиготна форма СГ Гомозиготна СГ важче піддається лікуванню. ЛПНЩ-рецептори функціонують мінімально, якщо взагалі діють. Тільки високі дози статинів, часто в поєднанні з іншими препаратами є помірно ефективними для поліпшення рівня ліпідів. Якщо за допомогою медикаментозної терапії не вдається знизити рівень холестерину, може бути використаний аферез ЛПНЩ , тобто це видалення ЛПНЩ з крові в процесі, що нагадує діаліз. В дуже важких випадках може розглядатись питання про трансплантацію печінки, це забезпечить печінку нормальними діючими ЛПНЩ-рецепторами і приведе до швидкого поліпшення рівня холестерину, але тоді збільшується ризик появи ускладнень від самої трансплантації (таких, як реакція відторгнення трансплантата, інфекція, або негативний вплив від цитостатичного лікування необхідного для припинення реакції організму на трансплантат). Інші хірургічні методи включають в себе: часткове шунтування клубової кишки, в якій частина тонкої кишки не приймає участі у всмоктуванні поживних речовин, звідси і холестерину, крім того, портоковальний анастомоз, при якому ворітна вена пов'язана з нижньою порожнистою веною, що дозволяє крові з поживними речовинами з кишки оминати печінку. Гальмування мікросомального білка трансферу тригліцеридів, наприклад, за допомогою препарата AEGR-733, який на сьогодні досліджується та вливання рекомбінантного людського білка аполіпопротеїну A1, що досліджується як варіант лікування. Генна терапія ймовірно є майбутньою альтернативою в лікуванні. Діти-пацієнти Враховуючи, що СГ присутня з народження і атеросклеротичні зміни можуть початися на ранньому етапі життя, іноді необхідним є лікування молодих осіб, або навіть підлітків з ознаками серцево-судинних захворювань, які у звичайних людей мали б проявитись у дорослих. З міркувань безпеки, багато лікарів вважають за краще використовувати у дітей секвестранти жовчних кислот і фенофібрат, оскільки вони ліцензовані для дітей. Тим не менше, статини видаються безпечними і ефективними, і для дітей старшого віку можуть використовуватись так як і для дорослих. Міждисциплінарна група експертів у 2006 році проінформувала, що раннє комбіноване лікування у дітей з гомозиготною СГ з найбільшим ризиком повинно здійснюватися за допомогою аферезу ЛПНЩ, статинів та інгібіторів поглинання холестерину. Епідеміологія У більшості досліджуваного населення, гетерозиготна СГ зустрічається приблизно в 1:500 людей, але не у всіх виявляються відповідні симптоми. Гомозиготна СГ зустрічається приблизно в 1:1,000,000 випадків. Мутації ЛПНЩР частіше зустрічаються серед певних груп населення, у зв’язку з генетичним феноменом, відомим як ефект засновника - вони були засновані невеликою групою людей, один або декілька з яких були носіями мутацій. Афріканери, франко-канадці, ліванські християни та фіни мають високі показники особливих мутацій, які роблять СГ надто притаманною цим групам. АпоВ мутації частіше зустрічаються в Центральній Європі. Історія Норвезький лікар професор К. Мюллер вперше пов'язав фізичні ознаки, високий рівень холестерину і аутосомно-домінантне успадкування у 1938 році. На початку 1970-х і 1980-х роках, генетичну причину СГ описав професор Джозеф Л. Гольдштейн і професор Майкл С. Браун в Далласі, штат Техас. Спочатку, вони виявили підвищену активність HMG-КоА-редуктази, але дослідження показали, що це не пояснює вкрай аномальний рівень холестерину у пацієнтів СГ. Тоді, акцент був зміщений в сторону поєднання ЛПНЩ зі своїм рецептором, і наслідки порушеного поєднання при метаболізмі, що виявилося основним механізмом СГ. Згодом численні мутації в білку були безпосередньо визначені методом секвенування. У 1985 році вони отримали Нобелівську премію з медицини за відкриття холестерину і метаболізму ліпопротеїдів. <<<
Алькаптонурія
Гістидинемія
Гомоцистинурія
Полікістозна хвороба нирок
Хвороба Вільсона – Коновалова
Cиндром Марфана (Хвороба Марфана)
X-зчеплений іхтіоз
Анемія Фанконі
Аргініносукцинатна ацидурія
Бета-таласемія
Бічний аміотрофічний склероз (частина друга)
Бічний аміотрофічний склероз (частина перша)
Галактоземія
Гемоглобін Е
Гемоглобін С
Гемохроматоз
Глікогенози
Дальтонізм (частина друга)
Дальтонізм (частина перша)
Дефіцит 3-гідкрокси-метил-глутарил КоА ліази
Дефіцит 3-метилкротоніл-коензим А карбоксилази
Дефіцит альфа 1 антитриптисину
Дефіцит бета-кетотіолази
Дефіцит біотинідази
Дефіцит дигідропіримідин дегідрогенази
Дефіцит довголанцюгової ацил-коензим А дегідрогенази
Дефіцит коротколанцюгової ацил-коензим А дегідрогенази
Дефіцит метилентетрагідрофолат редуктази
Дефіцит прекалікреїну
Дефіцит синтетази голокарбоксилази
Дефіцит фактора ХІ
Ентеропатичний акродерматит
Іміногліцинурія
М'язова дистрофія Дюшена
Муковісцидоз
Нейрофіброматоз
Органічні ацидемії
Первинний системний дефіцит карнітину
Перманентний неонатальний цукровий діабет
Перонеальна дистрофія Шарко-Марі -Тута (частина друга)
Перонеальна дистрофія Шарко-Марі-Тута (частина перша)
Пропіонова ацидурія
Псевдополідистрофія Гурлера
Серповидно-клітинна анемія (частина друга)
Серповидно-клітинна анемія (частина перша)
Синдром Ангельмана
Синдром Бартера
Синдром Блума
Синдром Дабіна Джонсона
Синдром Дауна (частина друга)
Синдром Дауна (частина перша)
Синдром Едвардса
Синдром Клайнфельтера-Рейфенштейна-Олбрайта
Синдром котячого крику (5р)
Синдром Кріглера Найара
Синдром Леша-Наяна
Синдром Лойса-Дітца
Синдром Патау
Синдром Прадера-Віллі
Сімейна вегетативна дисфункція
Сімейна гіперхолестеринемія
Тирозинемія
Тирозинемія І типу
Тирозинемія ІI типу
Тирозинемія ІIІ типу
Фенілкетонурія (ФКУ)
Фруктоземія
Хвороба I клітин
Хвороба Гірке
Хвороба Дауна
Хвороба Канавана
Хвороба кленового сиропу
Хвороба Краббе
Хвороба Німана – Піка
Хвороба Тея-Сакса (друга частина)
Хвороба Тея-Сакса (перша частина)
Хвороба Фабрі
Хвороба фон Віллебранда
Хвороба Хантінгтона
Целіакія (частина друга)
Целіакія (частина перша)
Церебротендінальний ксантоматоз
|